Как лечиться дома от пневмонии, вызванной covid-19
Содержание:
Клиника воспаления
Клиника пневмонии при коронавирусной инфекции чаще всего появляется на 3-5 день после заражения. Симптомы воспаления легких при COVID-19 носят несколько смазанный характер. Это обусловлено тем, что вирусы, как правило, вызывают атипичную пневмонию. При этом на первый план выходит общая симптоматика:
- высокая температура (38оС и выше);
- головные боли;
- боль в мышцах;
- выраженная слабость и повышенная утомляемость;
- озноб.
Вместе с тем присутствуют симптомы поражения верхних дыхательных путей и легких:
- насморк;
- першение и боли в горле;
- охриплость (осиплость) голоса;
- выраженный кашель с отделением мокроты;
- одышка.
Одышка является основным симптомом пневмонии. В начале заболевания она проявляется только при физической работе (подъем по лестнице, длительная ходьба, занятия спортом и др.). Поэтому для людей с малоактивным образом жизни она может остаться незаметной. Но, как правило, все же одышка прогрессирует и заставляет больного обратиться к врачу.
В стадии разгара все клинические проявления достигают максимальной выраженности (чаще всего к концу первой недели). При пневмонии средней степени тяжести симптомы выражены умеренно, одышка возникает только при нагрузке (если болезнь не отягощена сопутствующей патологией).
При тяжелых формах коронавирусной пневмонии инкубационный период короткий (1-3 дня), симптомы появляются рано и быстро нарастают. Одышка присутствует даже в покое. Больной занимает вынужденное положение (ортопноэ), спать может только сидя.
Данное состояние развивается в течение 7-8 суток, затем развиваются осложнения:
- острый респираторный дистресс-синдром (РДС);
- острая дыхательная недостаточность;
- острая сердечно-сосудистая недостаточность.
При развитии осложнений пациент переводится в отделение реанимации, где ему проводят искусственную вентиляцию легких.
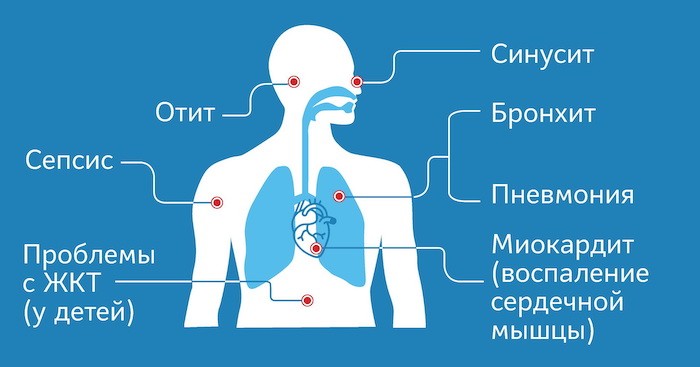 Осложнения коронавирусной инфекции
Осложнения коронавирусной инфекции
Симптомы коронавирусной пневмонии
В некоторых случаях пневмония при КВИ протекает без явных клинических проявлений. Такую форму заболевания называют бессимптомным, хотя клинические проявления у нее есть:
- общая слабость, разбитость, сонливость;
- кашель и незначительная одышка;
- иногда – ринит.

Но в большинстве случаев коронавирусная пневмония протекает достаточно тяжело. Возбудитель заболевания провоцирует множественные очаги воспаления в легочной ткани, поэтому больной постепенно лишается способности дышать самостоятельно. Даже если патология протекает со средней степенью тяжести, и человек не нуждается в искусственной вентиляции легких, внутренние органы страдают от кислородной недостаточности (гипоксии), что часто проявляется в вегетативных расстройствах, когнитивных нарушениях, депрессивном и астеническом синдроме. У больного наблюдается форсированное дыхание, в котором участвуют вспомогательные мышцы: на вдохе он поднимает ребра и выгибает спину, на выдохе – втягивает живот и опускает ребра.
| Легкое течение | Средняя тяжесть | Тяжелое течение | Крайне тяжелое |
| Проявления обычной респираторной инфекции, температура не поднимается выше 38,5 градусов. | Температура выше 38,5 градусов, сатурация падает до 95%, при незначительной физической нагрузке появляется одышка | Сатурация опускается до 93%, одышка присутствует постоянно. Снижается артериальное давление. Может возникать задержка мочеиспускания. | Дыхательная недостаточность и отказ других внутренних органов. Сатурация ниже 85%. |
При прогрессирующей дыхательной недостаточности больной теряет способность дышать самостоятельно, так как его легкие наполняются экссудатом. Распознать это можно по следующим клиническим признакам:
- из-за кислородной недостаточности больной вялый, жалуется на предобморочные состояния, слабость, постоянную сонливость;
- кровяное давление падает, в области сердца появляется дискомфорт;
- кожа бледнеет, в зоне носогубного треугольника проступает синева.
Если человек не получит срочную медицинскую помощь, риск летального исхода многократно возрастет. В домашних условиях рекомендуется лечиться пациентам только с легкой степенью тяжести болезни. Остальным рекомендована госпитализация в стационар, где пациенты получают круглосуточное наблюдение и быстрое оказание помощи при развитии осложнений и дыхательной недостаточности.
Самое важное
Коронавирус Covid-19 склонен к постоянному и быстрому мутированию, но пока известно лишь о его переходе из легкой в более тяжелую форму. Штамм, который выделялся в начале пандемии, сильно изменился, и обнаружено уже множество новых разновидностей. Но не все из них одинаково опасны: одни вирусы более заразны, а другие распространяются медленнее.
Поскольку в большинстве стран людей с тяжелой формой Sars-Cov-2 удается изолировать от общества, велики шансы на то, что со временем распространяться будут только штаммы легких форм. Так может сформироваться коллективный (популяционный) иммунитет, способный замедлить и постепенно остановить пандемию.
Таким образом, коронавирусная инфекция в подавляющем большинстве случаев развивается в легкой форме, похожей на простуду или грипп. Отличить ее можно по преобладающим симптомам – сухому кашлю, одышке, а при наличии насморка – по его слабой выраженности.
Лечение Covid-19 может быть лишь симптоматическим, направленным на устранение неприятных проявлений болезни. Почти все пациенты лечатся дома и выздоравливают примерно за неделю. В редких случаях состояние ухудшается, и терапия продолжается в больничных условиях.
Опубликовано: 2020-05-29
Факторы риска ВАП
Риск развития ВАП увеличивается пропорционально времени интубирования. При нахождении на аппарате ИВЛ 3-6 дней вероятность развития пневмонии достигает 50%. Минимальный риск инфицирования при интубировании не более 48 часов.
Выделяют и факторы риска ВАП. Чем их больше, тем выше риск заболеть воспалением лёгких. Эти факторы можно разделить на 3 большие группы: связанные с пациентом и его состоянием здоровья, с манипуляциями и непосредственным процессом госпитализации, а также с терапией.
К первой группе относятся:
- пожилой возраст;
- мужской пол;
- ожоги;
- хронические или предшествующие заболевания лёгких (туберкулёз, ХОБЛ, бронхит и другие);
- курение;
- нарушение сознания, в особенности кома;
- иммунодефицитные состояния;
- нерациональное питание;
- неврологические заболевания;
- период после операции или тяжёлой полученной травмы;
- соматические патологии в стадии декомпенсации.
Важно! Исходное состояние больного значительно влияет на ход основного заболевания и вероятность развития осложнений, в том числе и вентилятор-ассоциированной пневмонии. К сожалению, большинство из них нельзя в должной мере коррегировать (например, возраст или пол).. К группе факторов риска, связанных с процессом госпитализации, относятся:
К группе факторов риска, связанных с процессом госпитализации, относятся:
- экстренная интубация;
- эндотрахеальная интубация;
- энтеральное питание (например, зондовое);
- частые смены контуров аппарата ИВЛ;
- аспирация из ЖКТ;
- частые замены антибактериальных препаратов во время длительной госпитализации пациента;
- длительная госпитализация;
- длительная интубация;
- механическая вентиляция лёгких;
- назогастральный зонд;
- повторная интубация;
- операции на органах грудной клетки, средостения и другие.
Терапия также влияет на возможность возникновения ВАП. Увеличивает риск воспаления лёгких связанных с интубацией приём препаратов, снижающих кислотность желудка (антациды, блокаторы H2-гистаминовых рецепторов, ингибиторов протоновой помпы), антибиотиков более 3 месяцев, высокие дозы седативных препаратов, иммуносупрессоров.
Практически все приведённые факторы риска можно нивелировать и уменьшить вероятность развития вентилятор-ассоциированной пневмонии.
Развитие патологии
Новый коронавирус инфицирует человека, попав к нему от зараженного. Пути передачи вируса – воздушно-капельный и контактный (при рукопожатии, поцелуях и тому подобное).
Длительное время возбудитель в воздухе циркулировать не может – он гибнет буквально через несколько часов. Но уже установлено, что COVID-19 способен просуществовать на определенных поверхностях до нескольких суток, а это значит, что, пощупав такую поверхность, его можно затем занести в собственный организм через слизистые глаз или дыхательные пути.
Важно понимать, что инфицированный человек, чтобы заразить другого человека, не обязательно должен сам заболеть. Коронавирус попадает сперва в верхние дыхательные пути, а затем в нижние отделы бронхиального дерева и легочную ткань, в которой под его влиянием запускается воспалительный процесс
Одним из главных и опасных элементов такого процесса является инфильтрация – пропитывание легочной ткани экссудатом, ее набухание и уплотнение
Коронавирус попадает сперва в верхние дыхательные пути, а затем в нижние отделы бронхиального дерева и легочную ткань, в которой под его влиянием запускается воспалительный процесс. Одним из главных и опасных элементов такого процесса является инфильтрация – пропитывание легочной ткани экссудатом, ее набухание и уплотнение.
В результате таких изменений легкие не способны поддерживать, как прежде, функцию дыхания – поглощать кислород для его дальнейшей транспортировки по всему организму и выводить углекислый газ.
Обратите внимание
В развитии вирусной пневмонии при COVID-19 подозревается наличие аутоиммунного компонента. Это значит, что организм перестает различать собственные ткани и воспринимает их как «чужака», а поэтому начинает бороться с ними, буквально «натравляя» на них иммунную систему.
При благоприятном развитии патологии уплотнения легочной ткани исчезают (рассасываются), но в этом месте начинает разрастаться соединительная ткань.
У кого вирус не переходит в легкие?
Вероятность и частота развития пневмонии при коронавирусе значительно выше у пожилых пациентов, чем у молодых. Если посмотреть на графики заболеваемости и летальности, то видна четкая корреляция между возрастом и отслеживаемыми признаками.
Однако правильнее будет сказать, что это связано не с самим сроком жизни, а с проблемами, которые накопились за этот срок. Прежде всего это хронические заболевания и нарушения в работе многих органов и систем, в том числе и иммунной. Именно поэтому старики более подвержены развитию пневмонии.
Летальность коронавируса по возрастным группам
Коронавирус редко дает пневмонию у ребенка, но все же такие случаи бывают, и связаны они с теми же факторами – хроническими заболеваниями, иммунодефицитными состояниями.
Согласно наблюдениям врачей, работавших с пациентами с COVID-19, можно утверждать, что вероятность заражения тем больше, чем выше полученная инфицирующая доза вируса. Эта доза зависит от времени контакта с больным и предпринимаемых мер профилактики заражения.
Но влияет ли объем вирусной дозы на тяжесть течения болезни и возможность перехода ее в пневмонию? На данный момент нет научных исследований, подтверждающих или опровергающих это. Об этом можно условно судить по высокой частоте встречаемости пневмоний среди медицинского персонала, так как именно медики получают наибольшую инфицирующую дозу.
Исходя из сказанного, можно заключить, что минимальный риск перехода коронавирусной инфекции в пневмонию имеют:
- Люди, не имеющие серьезных проблем со здоровьем. Как правило, это пациенты молодого возраста.
- Получившие низкую инфицирующую дозу вируса. Если заражение произошло в результате недлительного контакта, причем зараженный и носитель использовали средства индивидуальной защиты.
- Пациенты со своевременно диагностированным COVID-19. Те, кто обратился за медицинской помощью сразу же после появления симптомов, знают свой диагноз и возможные последствия, и, следовательно, более внимательно относятся к своему состоянию и его изменениям. Они получают лечение и рекомендации врача, находятся под наблюдением квалифицированного специалиста. Это позволяет добиться скорейшего выздоровления, не допустить перехода болезни в более тяжелые формы (пневмония), а если это все же произойдет, то сразу же скорректировать лечение нужным образом.
- Люди, зараженные S-подтипом коронавируса. Но узнать это в условиях обычного стационара или поликлиники не представляется возможным, так как требуется генетическое исследование вируса. Хорошей новостью является то, что на данный момент S-подтип превалирует, и на него приходится около 70% всех случаев COVID-19.
- Положительная динамика течения болезни в течении недели. Если к концу первой недели течения коронавирусной инфекции симптомы идут на спад или наступает выздоровление.
Эти несколько закономерностей, позволяющих определить минимальный риск развития коронавирусной пневмонии, были получены из клинического опыта врачей всего мира.
Отношение пациента к одной из перечисленных групп или ко всем сразу снижает риск развития пневмонии при коронавирусе, но не исключает его!
На формирование воспаления легких при COVID-19 оказывает влияние большое количество факторов, которые не всегда можно учесть и предвидеть. Поэтому каждый человек, заболевший коронавирусной инфекцией, имеет риск формирования пневмонии. Главная задача пациента и врача — минимизировать этот риск!
Правильное мытье рук – один из основных профилактических методов против коронавируса
Что лучше: КТ, рентген, МРТ
Сразу следует отметить, что МРТ для диагностики вирусной пневмонии не годится и не используется. Поэтому вопрос “КТ или МРТ легких?” даже не обсуждается.
Возможно использование трех методик лучевой диагностики:
КТ — показывает наибольшую чувствительность при коронавирусе.
Рентгенографии — эффективность рентгенографии повышается с увеличением длительности заболевания.
УЗИ — ее важное достоинство — высокая пропускная способность и возможность массового обследования пациентов. Также КТ может быть недоступна для пациентов на ИВЛ
УЗИ становится дополнительным методом, который не заменяет и не исключает КТ или рентген легких.
Ответы на часто задаваемые вопросы
Что опаснее вирусная пневмония или коронавирус?
Коронавирус представляет для организма такую же опасность, как и вирусная пневмония, и наоборот. Он поражает ткань альвеол полностью, тогда как при пневмонии она страдает лишь частично. Ни одно из этих заболеваний не стоит недооценивать, так как они могут приводить к развитию тяжелых осложнений и летальному исходу. Правильная постановка диагноза позволяет определить корректную схему лечения, и помогает пациентам быстрее поправиться.
Отличаются ли симптомы у вирусной пневмонии и коронавируса?
Некоторые признаки у этих заболеваний очень похожи, что многих и наталкивает на мысль, что это одна и также патология. Пациенты ощущают боль в груди, затрудненное дыхание, постепенно появляется кашель и температура. Но при Covid-19 нарушается обоняние, что является характерным признаком. Коронавирус способен протекать в легкой и бессимптомной форме, что также является отличительной особенностью.
Кто занимается лечением вирусной пневмонии?
При появлении кашля, подъеме температуры, возможно развитие вирусной пневмонии. Для лечения заболевания нужно обратиться к врачу-пульмонологу. Он назначает прохождение анализов и лабораторно-инструментальные тесты.
Проводится ли лечение коронавируса в домашних условиях?
Да, пациенты с легкой и бессимптомной формой заболевания лечатся дома. Определяет необходимость госпитализации врач после проведенного обследования. Рекомендуется неукоснительно соблюдать все предписания, и незамедлительно сообщать при общем ухудшении состояния.
Первые симптомы: ОРВИ как ОРВИ
Как было сказано выше, заражение SARS-CoV-2 может протекать бессимптомно – и это позволяет предполагать существование намного большего числа людей, зараженных коронавирусом, чем нам известно из официальных сводок. Это также объясняет появление больных, никак не связанных ни с посещением стран, где наблюдается вспышка SARS-CoV-2 (Китай, Южная Корея, Италия, Иран), ни с известными контактами с зараженными людьми. В цепочке распространения вируса вполне может оказаться одно-два-три звена с бессимптомным течением – и источник инфекции останется при этом неизвестным.
Если же симптомы все-таки появляются, то это происходит через 2-14 дней после заражения. По некоторым данным, инкубационный период может составлять даже 3 недели, но это пока отдельные и неподтвержденные случаи.
Первые симптомы заражения новым коронавирусом такие же, как при заболевании разнообразными ОРВИ: кашель (у 75% пациентов), температура (92%), ощущение усталости (75%). По мере распространения и размножения вируса в организме, как уже отмечалось, развивается пневмония и может появиться одышка.
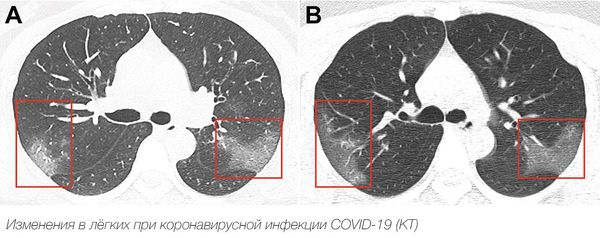
КТ и «матовое стекло»
— С начала пандемии коронавируса стал очень часто звучать термин «матовое стекло» в отношении снимков лёгких. Этот признак можно отнести к явным симптомам COVID-19?
— Сейчас все зациклены на этом, но я могу назвать более двух десятков заболеваний лёгких и не только, при которых будет синдром «матового стекла». Это вызывает большие трудности в диагностике изменений лёгочной ткани, которые смотрят на компьютерной томографии. Врачам-рентгенологам нужно иметь специальную подготовку, чтобы определить, к какому заболеванию относится «матовое стекло». Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
— Тем не менее в России компьютерная томография лёгких как метод диагностики COVID-19 имеет большее распространение, чем в других странах…
— Да. Для проведения большого числа качественных тестов на COVID-19 необходимо много профессиональных лабораторий с правильными реактивами. Важен грамотный забор биоматериала для теста, его своевременная доставка и быстрое получение результата в течение четырёх-шести часов. Сейчас уже есть даже тесты, которые дают ответ через пятнадцать минут. У нас же люди ждут результатов тестирования по несколько суток.
— Из-за долгого получения результатов тестирования люди и начинают искать, где им сделать КТ лёгких…
— И это излишне. Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
КСТАТИ
Степени поражения лёгких при коронавирусе по результатам КТ
КТ-0 — характерных проявлений COVID-19 нет, вирус не затронул лёгкие.
КТ-1 — поражено менее 25 процентов объёма лёгких.
КТ-2 — поражено 25–50 процентов объёма лёгких.
КТ-3 – поражено 50–75 процентов объёма лёгких.
КТ-4 – поражено более 75 процентов объёма лёгких.
Диагностика коронавирусной инфекции
Клинический анализ крови выявляет реакции иммунитета. При коронавирусной инфекции наблюдаются признаки стандартного вирусного заболевания: снижение уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов, увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и цилиндров).
Биохимический анализ крови оценивает функциональную активность органов. Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина, провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки, которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
Интерпретация результатов теста:
- отрицательны оба класса антител — вероятнее всего, человек пока не болел коронавирусной инфекцией, но может заболеть (нужны повторные тесты);
- положительны только IgM — в настоящий момент пациент переносит острую инфекцию;
- положительны оба класса антител — человек болеет уже длительное время;
- положительны только IgG — обследуемый переболел давно и имеет иммунитет.
Ставить утвердительный диагноз только на основании результатов ИФА не стоит.
ПЦР диагностика позволяет определить тип вируса с помощью выявления РНК. В случае с SARS-CoV-2 материал для диагностики (мазок) берётся из полости носа и ротоглотки, реже используется кровь, моча и фекалии. Результаты теста будут известны через 3-4 часа .
Оценивать результаты ПЦР следует совместно с ИФА:
- если ПЦР положительна, то с высокой вероятностью в настоящий момент человек переносит заболевание (нужен карантин);
- если ПЦР отрицательна и при этом выявлены антитела IgM и IgG (или только IgG), то можно говорить о перенесённом ранее заболевании и отсутствии эпидемиологической опасности (не нужен карантин).
Иногда контрольная ПЦР после получения отрицательного результата ПЦР в подтверждённом ранее случае коронавирусной инфекции показывает положительный результат. Это возможно в небольшом количестве случаев: когда в организме действительно присутствуют вирусные частицы, причём их концентрация будет намного меньше предыдущей (когда человек был в разгаре болезни), либо когда тест-система реагирует на нежизнеспособный вирус. Такие люди, вероятнее всего, не представляют явной опасности для окружающих, но для однозначных выводов пока недостаточно данных.
Культивирование вируса на культуре клеток мышей — выделение вируса в специализированных лабораториях.
Рентгенологическое исследование позволяет обнаружить инфильтраты в лёгочной ткани при пневмонии, например по типу «матового стекла».
Компьютерная томография также может выявить пневмонические изменения, в т. ч. на начальных этапах .
Медицинское обследование на новый коронавирус SARS-CoV-2 обязательно должны пройти люди, которые прибыли из неблагополучных по заболеванию районов, контактировали с больными или имеют симптомы ОРЗ. Это можно сделать в аккредитованной поликлинике по месту жительства.
Дифференциальная диагностика
Никаких специфичных симптомов, отличающих коронавирусную инфекцию от других ОРЗ, не существует. Значение имеет лишь совокупность симптомов с эпидемиологической ситуации по коронавирусной инфекции в регионе, фактом контакта с больными людьми и посещением страны, неблагополучной по данному заболеванию.


